Kontynuując (po przydługiej przerwie) temat dostępów obwodowych pora na kolejny element układu:
Druga część analizy: Pacjent. Nie ma w zasadzie dużego znaczenia waga, wiek, płeć, czy kolor skóry pacjenta. Żaden z tych czynników nie wpływa na powodzenie kaniulacji żył, w czasie gdy używamy USG.
Około 10% pacjentów prezentuje zespół DVA (difficult venous access), w tej grupie dominują, jak podaje piśmiennictwo chorzy z cukrzycą, niedokrwistością sierpowato-krwinkową i zażywający regularnie dożylne środki odurzające.1
Panebianco opisuje, że udana kaniulacja związana jest z charakterystyką wybranego naczynia. Wynik jego badania nie jest trzęsieniem ziemi w nauce gdyż okazało się, że im żyła szersza tym łatwiejsza do kaniulacji:2

Poza tym oczywisty jest związek głębokości żyły z udaną kaniulacją:

Warto pamiętać, że należy wybrać żyłę o szerokości co najmniej 0,5 cm i położoną do 1,6 cm pod powierzchnią skóry.
Opierając się dodatkowo na spostrzeżeniach Fields’a należałoby decydować się na procedowanie (modny wyraz) żył położonych nie głębiej niż 1cm (mówiąc precyzyjnie 1,2 cm).3 Zauważył on, że prawdopodobieństwo utrzymania dostępu jest bardzo małe, gdy skaniulowana żyła była położona poniżej 1,2 cm.
Oto przykład ułożenia naczyń w dole łokciowym:
Bardzo ważny jest pre-scan czyli wstępna ocena warunków anatomicznych. Oprócz rozmiaru, głębokości położenia i drożności naczynia istotnym elementem jest jego przebieg. Przesuwając głowicę wzdłuż osi długiej naczynia należy ocenić czy przebiega w miarę prosto na wystarczającym odcinku pozwalającym wprowadzić kaniulę. W ten sposób przechodzimy do techniki wykonania. Do dyspozycji mamy szereg metod do wyboru. Jednym z polecanych sposobów jest kaniulacja naczynia w osi krótkiej. Mimo, że w osi długiej wizualizacja końca igły jest lepsza, to odsetek skutecznego założenia kaniuli stosując obrazowanie w osi krótkiej jest wyższy. Osobiście do kaniulacji żył polecam obrazowanie w osi krótkiej z dwóch powodów: w osi długiej utrzymanie żyły w polu widzenia jest trudne ze względu na mały rozmiar naczynia i jego kręty przebieg, a dodatkowo zapadalność żyły pod wpływem nacisku głowicy powoduje, że tracimy ją z pola widzenia.
Część trzecia: Wykonanie. Kaniulacja w obrazowaniu w osi długiej jest bardzo efektowna ale wymaga dużego doświadczenia w posługiwaniu się USG. Osobiście polecam metodę bardzo skuteczną, wykorzystującą obrazowanie w osi krótkiej. Jest to dynamic needle tip positioning (DNTP), czyli dynamiczne pozycjonowanie końca igły (czubka, jak kto woli). Najpierw jednak kilka złotych zasad w posługiwaniu się USG:
- Patrzymy w monitor. Brzmi jak truizm, ale najczęściej zaobserwowanym przeze mnie „błędem” w posługiwaniu się USG jest patrzenie na igłę już po wprowadzeniu jej pod skórę. Zasada dotyczy wszelkich manipulacji igłą pod kontrolą USG: wkłuć centralnych, kaniulacji obwodowych czy anestezji regionalnej – od momentu gdy igła nakłuje skórę, wszystko co nas interesuje dzieje się na monitorze.
- Monitor ustawiamy w pozycji ergonomicznej – tak aby nie odwracając się zbytnio, przenosić wzrok z miejsca naszych manipulacji na monitor (co ukazuje mój arcy-styczny rysunek). Często wymaga to postawienia aparatu usg po drugiej stronie łóżka chorego niż operowana kończyna – polecam, sprawdza się. Często na youtube można zobaczyć jak niepraktyczne jest stawianie monitora obok siebie.

- Sprawdzamy czy aparat jest podłączony do prądu, czy mamy zabezpieczony zapas żelu (trochę jest irytujące gdy w trakcie kaniulacji aparat się wyłącza albo nie ma komu przynieść nowej butelki z żelem).
Dynamiczne pozycjonowanie końca igły.
Założeniem tej metody jest utrzymywanie końca igły w polu widzenia co tak na prawdę nie jest za bardzo możliwe. Trudność polega na tym, że igłę zawsze widzimy jako hiperechogeniczny punkt, niezależnie na jakim odcinku igły jest ona prześwietlana wiązką ultradźwięków. Jedyny moment kiedy mamy pewność, że w obrazie jest sam koniec igły, to chwila kiedy przechodzi ona przez wiązkę ultradźwięków i pojawia się w polu w widzenia głowicy. Technika ta więc polega na przesuwaniu głowicy USG drobnymi skokami i po każdym przesunięciu wsuwaniu igły tak aby ponownie pojawiła się w polu widzenia. Gdy zobaczymy igłę i uznamy, że jest ona na „dobrej drodze” do celu, przesuwamy głowicę o następne kilka milimetrów i ponownie podążamy igłą do momentu jej pojawienia się na monitorze. Tym sposobem powielamy moment pojawiania się igły w USG kontrolując położenie i postęp jej końca, co przedstawia załączony rysunek.
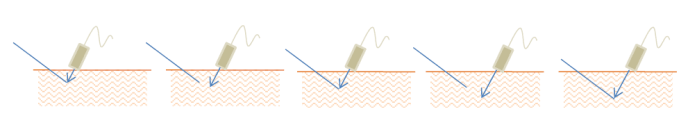
Ta technika jest bardzo skuteczna i prosta w użyciu pod warunkiem zachowania zasad wspomnianych na początku dotyczących kalibru i położenia naczynia żylnego, a także wielkości samej kaniuli (o czym pisałem poprzednio).
Na marginesie, warto zastosować znieczulenie miejscowe (jeśli jest na to czas). Kilka różnych powodów za tym przemawia. Po pierwsze względy humanitarne: zamierzamy manipulować igłą w człowieku z założenia z trudnym dostępem naczyniowym, więc o dłuższym niż krótszym czasie trwania zabiegu i większej ilości podejmowanych prób. Po drugie, pacjent z trudnym (pewnie nie od dziś) dostępem naczyniowym ma traumę i lęki dotyczące powodzenia naszych zamiarów więc gorzej współpracuje. Względy czysto techniczne to skuteczność i czas wykonania: pacjent znieczulony pozwala nam na więcej i nie „ucieka” z ręką, co przy zabiegu przy którym operujemy w zakresie kilku milimetrów jest dość istotne.
Powodzenia przy uzyskiwaniu dostępów!
I do zobaczenia w B-Mode!
Piśmiennictwo:
- Risk factors associated with difficult venous access in adult ED patients J. MatthewFieldsMDNicole E.PielaMDArthur K.AuMDBon S.KuMD, MPP The American Journal of Emergency Medicine Volume 32, Issue 10, October 2014, Pages 1179-1182
- What You See (Sonographically) Is What You Get: Vein and Patient Characteristics Associated With Successful Ultrasound-guided Peripheral Intravenous Placement in Patients With Difficult Access. Panebianco, N. L., Fredette, J. M., Szyld, D., Sagalyn, E. B., Pines, J. M. and Dean, A. J. (2009), Academic Emergency Medicine, 16: 1298–1303.
- The effect of vessel depth, diameter, and location on ultrasound-guided peripheral intravenous catheter longevity J. Matthew Fields MD a Anthony J.Dean MD b Raleigh W.Todman MD b Arthur K. Au MD a Kenton L.AndersonMDbBon S.KuMD, MPPaJesse M.PinesMD, MSCEcNova L.PanebiancoMD, MPHb The American Journal of Emergency Medicine Volume 30, Issue 7, September 2012, Pages 1134-1140
